Gustavo Tolchinsky
Cui prodest
És pertinent que ens fixem en exemples com els viscuts durant la pandèmia, que ens ensenyen el valor que aporta i les traves que suposa l'atenció sanitària entorn de la mort i que, amb la lupa que ha suposat la pandèmia, potser s'han vist magnificades, però que continuen aquí i, si no hi posem remei, aquí continuaran.
L'acte de morir, en sentit biològic, es podria dir que consisteix en un mer instant irreversible com a punt final a causa de la pèrdua de l'equilibri de l'homeòstasi que suposa la vida. Però biogràficament la mort és un dels capítols importants de la vida d'algú i que a més és compartit pels altres, pel seu entorn, pels seus éssers estimats, per la societat que l'envolta.
En la pràctica mèdica acostumem a afrontar situacions properes a la mort de manera quotidiana. De fet, atendre situacions de final de vida és molt habitual. La mortalitat en una planta de medicina interna pot ser del 4 al 8% dels pacients, amb algunes fluctuacions. Això suposa que, en una unitat de 50 llits, podem assistir de 120 a 160 persones al final de la seva vida durant un any. La major part d'aquesta mortalitat, deixant a part la de la COVID-19, és relativament esperable, és a dir, pacients que en el moment de l'ingrés sabem que pateixen una malaltia avançada, que ingressen per una descompensació i en què la mort pot formar part del procés que hem de tractar.
L'informe de la Comissió sobre el Valor de la Mort publicat a The Lancet analitza els múltiples factors que envolten la mort més enllà dels aspectes mèdics. Es tracta, sens dubte, d'una lectura recomanable per als professionals sanitaris, més per l'anàlisi taxonòmica que per ser un relat sobre com ajudar a morir. El text assenyala totes les dimensions, social, econòmica, legal, filosòfica o cultural per esmentar-ne algunes de les que acompanyen la mort.
La meva visió des d'un servei de medicina interna em porta a centrar-me en allò que veiem més sovint, en els pacients crònics, que suposen un perfil de pacient cada vegada més prevalent. Però crec que la reflexió seria igual de vàlida per a altres àmbits assistencials.
La tendència a la cronificació de les malalties que seguim de manera longitudinal, juntament amb la progressiva i molt probablement excessiva tecnologització i la despesa fútil en els moments finals de la vida, ha fet que el procés de mort sigui freqüent en els nostres pacients. Malgrat que la mort pot ser percebuda biològicament com un fet que s'acosta o que és imminent, des de la nostra parcel·la no sempre hem sabut com acompanyar els pacients a afrontar l'etapa final de la vida. De fet, la nostra capacitat per descriure el procés de mort que s'esdevé davant nostre lentament ens porta a fragmentar-lo i descompondre'l en una sèrie de problemes clínics que hem de resoldre i no com un fet que hem d'encarar amb algunes eines complementàries a les del sistema sanitari. Això s'esdevé a causa de diversos factors:
- Perquè la nostra formació pateix un dèficit curricular en els aspectes més socials, culturals i de necessitats espirituals i, en canvi, ens empeny a respondre amb una anàlisi que fragmenta.
- Les guies clíniques de les patologies que atenem van orientades als tractaments actius i no hi figura la reflexió sobre el pacient en el final de la seva vida.
- L'ansietat davant el procés de mort i totes les reaccions del pacient i el seu entorn fa que hi responguem demanant proves, reinterpretant diagnòstics i canviant tractaments.
Interposar només més medicina entre el pacient i la seva mort no està resultant bo per a ningú, al contrari, és hora de reflexionar com, malgrat la pandèmia, podem evitar que tot allò que dificulta una bona mort pugui formar part d'aquest procés final. Com cita l'informe, i en paraules d'Athul Gawande en el seu llibre Being Mortal, “L'experiment de fer de la mortalitat una experiència mèdica a penes té un parell de dècades, és jove i és evident que està fracassant”.
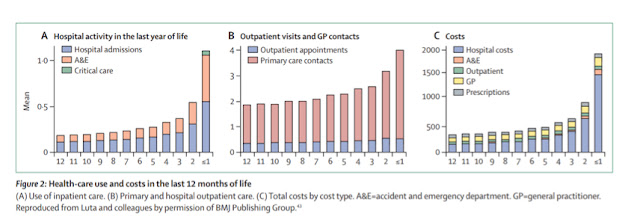
Gràfica. Increment d'activitat hospitalària el darrer any de vida (A); activitat de consulta externa i AP (B); costos per àmbit assistencial (C). Figura extreta del document Report of the Lancet Commission on the Value of Death: bringing death back into life.
És important poder disposar d'equips especialitzats a atendre casos complexos de final de vida, ja sigui pel que fa a patiment físic o emocional. Això sense oblidar que, si pretenem fer-nos imprescindibles, fracassarem; si substituïm tots els aspectes no mèdics relatius al final de vida per més intervenció sanitària, no deixarem espai perquè l'ocupin totes aquestes altres dimensions que fan que la mort sigui recognoscible, abordable, socialitzada.
I és que, al cap i a la fi, la mort, a més de una dimensió biològica, mèdica i burocràtica, té una dimensió filosòfica, espiritual, cultural, emocional i familiar el significat de la qual és molt variat en cada cas, per a cada persona. I cada cas particular és un viatge únic, precedit per les seves vivències, condicionat per la cultura i les creences.
Els professionals hem d'ajudar a identificar les oportunitats biològiques de morir per encarar-les i acompanyar en el control de símptomes. Però també hem de saber situar-nos en un pla discret i facilitar, amb la nostra narrativa i escolta activa, que aflorin altres aspectes que realment donen més qualitat i significat al procés de mort i ajuden a dignificar-lo.



Cap comentari:
Publica un comentari a l'entrada